消化在线: 我国炎症性肠病手术治疗20年回顾
来源:
原文:Surgical
management of inflammatory bowel disease in China: a systematic review of two
decades
Ref:Qiao, Yu, Ren, Mao, Lei, Lian. Surgical management of inflammatory
bowel disease in China: a systematic review of two decades[J]. intestinal
research, 2016, 14(4): 322-332
解读:我国炎症性肠病手术治疗20年回顾
炎症性肠病(Inflammatory bowel disease, IBD)包括克罗恩病(Crohn’s
Disease, CD)和溃疡性结肠炎(Ulcerative Colitis, UC),近年来在亚洲的发病率逐年增多,已成为全球性的疾病。根据一项亚太地区九国的研究,中国大陆的IBD发病率最高,其中中国南部3.14/10万人,中部地区1.96/10万人。
国外资料显示约70%的CD患者及10-30% UC患者至少需要接受一次手术治疗,近60年来IBD患者行手术治疗的风险显著减低,但我国尚无相关数据。近年来我国开始使用生物制剂和硫唑嘌呤治疗炎症性肠病,其对手术治疗的影响目前尤未可知。因此深入了解我国手术治疗炎症性肠病的现状十分重要,本文系统回顾自1990年1月1日至2014年7月1日共计74项研究,包括2007名CD患者和1085名UC患者,旨在分析我国炎症性肠病手术治疗的现状及特点,以求与外科医师一起探索优化手术方案以获取更佳的手术疗效。
本次系统回顾的研究入组标准包括:(1)研究结果与IBD手术疗效及手术率相关;(2)研究对象为成人炎症性肠病(年龄大于16岁);(3)人群或医院的原始研究(大于10人);(4)研究数据充分。同时除外综述、会议摘要、病例、政府报告及介入手术相关文章。应用SPSS17.0进行统计,定义P值<0.05有显著性差异。
1、研究总结
分析发现更多男性患者接受手术治疗,这与国内IBD发病率以男性为主一致。另外CD及UC患者平均年龄均在38岁左右,因此我国IBD患者多于中年进行手术治疗,但由于统计的研究中只提供了年龄段而无明确年龄信息,因此该结论尚需进一步探讨。
与CD相关的研究多于我国中南部及东部开展,与UC相关研究多位于我国东部及北部。有研究发现北欧和北美的UC发病率高于CD;在法国、挪威和美国,北部地区的CD发病率显著高于南部地区。尽管目前国内尚无不同地区CD和UC发病率的比较研究,由于环境、基因及社会经济因素的区别,我们认为南北差异仍然存在。
2、手术相关数据的总结
(1)手术前误诊率
CD患者中约50.8%±30.9%曾于术前误诊。其中7.5%±8.5%被误诊为阑尾炎,4.3%±7.7%误诊为溃疡性结肠炎(详见表1),同时有误诊为肠梗阻、腹部包块或其他具有手术指征的疾病的报道,但未见UC误诊的相关研究结果。近5-10年我国对IBD更加熟悉,本文总结的回顾性研究多在1990年前后开展,那时CD常常被误诊为阑尾炎而行手术治疗。最新的流行病学调查研究证明目前我们仍然面临这个问题,分析认为误诊可能与鉴别诊断思路不清、影像学及病理学检查不充分、肠结核感染率高相关。
(2)手术率
我国的炎症性肠病手术率尚不明确。8项研究统计了CD手术率,3项研究统计了UC的手术率,CD的平均手术率为56.4%±30.0%,UC为16.4%±5.0%。在急诊手术方面,CD比例约42.1%±28.7%(235/732),UC为34.5%±23.8%(85/226)(详见表1)。而无论CD或者UC,其30天内二次手术的中位平均数均为1。根据本研究的统计结果,我国IBD的手术率显著低于西方国家。分析原因,首先,一部分缓解期的患者直至出现并发症才行手术治疗。其次,患者拒绝行手术治疗以及推迟手术时间也是我国手术率低的原因。另外,本文所统计的研究中只有少部分提供了手术率数据,这也会造成结果的偏差。
(3)手术适应症
有36项CD相关研究对手术适应症进行了明确阐释。最常见的病因分别为:肠梗阻/狭窄,肠穿孔/窦道和腹腔脓肿。其他手术原因包括肠粘连,肛周疾病和不典型增生/癌变。另外21项研究显示UC的手术适应症中最常见的原因包括药物治疗无效,穿孔,大出血和中毒性巨结肠。其他适应症包括腹腔脓肿/脓毒血症,结肠扩张和不典型增生/癌变(详见表1)。
(4)院内死亡率
CD术后死亡率约2.6%±3.4%(26/1534),而UC术后死亡率为4.0%±6.2%(28/896)。主要死亡原因为严重腹腔感染和多器官功能衰竭(详见表1)。
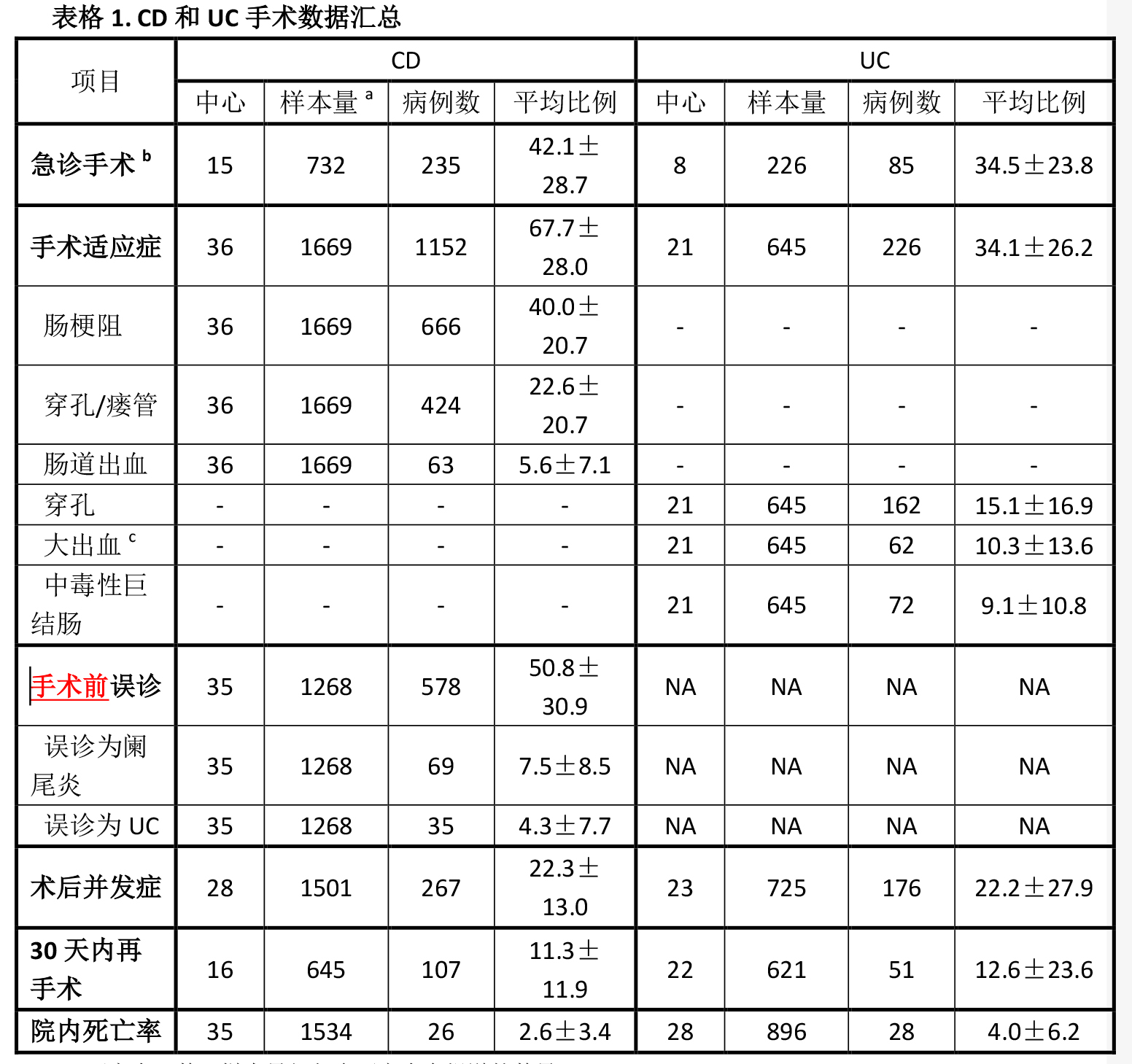
研究中心数及样本量仅包含研究中有报道的数量。
急诊手术定义:因急症及严重并发症而进行的手术。
大出血定义:出血量大于1000ml。
NA,未提及
(5)手术方式
CD最常见的术式为部分肠道切除术(78.8%±31.3%),其次为结肠切除术(7.0%±18.2%),回肠造口术(3.1%±5.2%)和穿孔修复术(1.1%±2.5%),但狭窄重建术比例较低(0.6%±3.3%),这可能由于我国行手术治疗较晚且该项手术技术尚不成熟。
对于UC,47.2%±2.5%的患者接受了完全结直肠切除术(TPC)及回肠袋-肛门吻合术(IPAA)(24.8%±3.32%),其次为TPC联合回直肠吻合术(17.7%±23.2%)和单纯回肠造瘘或结肠造瘘术(3.6%±0.8%)。我们的统计显示1/3的患者采取了回肠袋-肛门吻合术(IPAA),但不同的中心采取此术式的比例从0%到78%不等,考虑在国内的不同中心对IPAA的认识程度不一。同时,对于储袋术风险较高的UC患者更多采取回肠造瘘术治疗。
(6)术后并发症
在西方国家,盆腔脓毒血症是UC术后早期最常见的并发症,其次为肠梗阻、吻合口狭窄等。本研究显示大约22.3%±13.0%(267/1501)的CD患者出现术后并发症,肠瘘(6.8%±5.5%)最常见,其次为吻合口瘘(5.0%±7.3%)和腹腔感染(3.1%±5.7%)。而UC患者术后约22.2%±27.9%(176/725)出现术后并发症,其中伤口感染(9.2%±1.8%)最常见,其次为肠梗阻(3.9%±8.2 %)和吻合口瘘(2.6%±4.4%)。
3、大中心(样本量大于50的研究)及小中心研究对比
本文总结的研究样本量约为12-150,其中10项克罗恩病研究及6项溃疡性结肠炎研究样本量大于50。大中心的CD急诊手术率、二次手术率及术后死亡率均显著低于小中心研究。同时UC的术后并发症率及术后死亡率同样显著低于小中心研究。但手术成功率、手术率、误诊率及随访死亡率二者无显著差别。
4、2010年前后研究对比
自2010年起英夫利昔单抗在我国开始使用,因此我们以2010年为标志,将研究分为2010以前组和2010以后组,分析英夫利昔单抗及免疫抑制剂的大量应用对术后并发症的影响。在CD的研究中,2010年以前开展了包括741名患者的17项研究,2010年以后共有27项研究涉及1266名患者。在UC的研究中,2010年以前共有10项(207名患者),2010年以后共有20项研究(878名患者),2010年后出现显著增加,但结果显示CD和UC的术后死亡率均在2010年后出现显著降低。另外,2010年以后术后并发症发生率同样有所下降,但误诊率却仍然居高不下,手术率较2010年以前组也无明显改善。
综上所述,国内炎症性肠病的手术治疗管理正在不断提高,尤其是大中心研究及2010年后的研究均有明显改善。但手术率仍低于西方国家,且误诊率、术后并发症发生率仍居高不下,尤其是在克罗恩病患者中。同时,我们仍迫切需要高质量的前瞻性研究,为IBD患者提供更多手术数据及适应症的指导。
网站声明:本网站刊载内容为内部交流使用,刊载内容仅代表作者个人观点与本网站无关,且不做为任何治疗依据和参考。因刊载内容影响读者相关利益本网站及作者均不负责。 注明来源本网站的文字、图片、视频等资料,版权归网站所有,著作权归作者所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源。本网所有 转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理,因作者导致的版权侵权由作者 承担全部责任。所有活动最终解释权归医学顾问网所有。特此声明!