消化在线: 反复高热、血便、结肠多发溃疡
来源:
作者:张亚历 南方医院消化科 教授 主任医师

患者,男性,59岁,因“间断腹痛、腹泻、便血1月余”入住南方医院消化科。患者于入院前10日无明显诱因出现阵发性腹痛,以脐周为主,伴间断腹泻及排鲜红色血便。于当地医院行肠镜示结肠多发溃疡并出血,予禁食、输血、补液、美沙拉嗪等治疗(具体不详)后病情未见明显好转,为进一步诊治入我院。既往起病前2月曾经因“心肌梗塞”于当地医院行PCI+支架置入术,术后规律服用阿司匹林+氯吡咯雷,本次起病后停药。
入院查体:生命体征平稳,贫血面容,腹部平软,左下腹部轻压痛、无反跳痛。肝、脾肋下未触及,未触及腹部包块。
诊疗经过:入院初查血常规示WBC
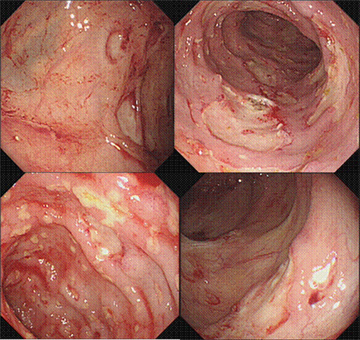
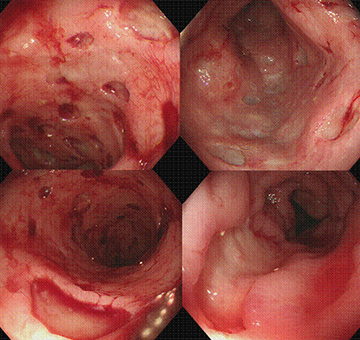
9.57G/L;NEU%63.5%;LYM%25.6%;HGB 89g/L。大便镜检脓细胞阳性(++++)、隐血试验阳性(+)。肝肾功能未见特殊异常。HIV(-)CRP11.1mg/L。大便菌群分析示2~3度菌群失调。血细菌、厌氧菌培养阴性。艰难梭菌AB毒素阳性(+)。巨细胞病毒及抗体阴性,结核指标PPD及T-SPOT试验阴性。肠镜示直肠至盲肠多发溃疡,部分有伪膜形成(图1)。病理示结肠慢性炎伴急性活动,局部少许坏死及肉芽组织,免疫组化排除淋巴瘤病变。入院后考虑诊断为NSAID相关溃疡合并艰难梭菌感染,予口服万古霉素(50w iu 4/日)及肠道益生菌、谷胺酰胺等肠粘膜保住剂治疗,经2周治疗患者病情稳定出院。出院后第二日患者再次出现腹泻,解黄色水样便,每日6~7次,伴发热(最高39℃)。再次入住南方医院消化科。查血常规示WBC14.82G/L;NEU%84%。考虑肠道溃疡继发细菌感染,故予以头孢哌酮钠+左氧氟沙星抗感染治疗,并继续口服万古霉素防止二重感染、金双歧纠正肠道菌群紊乱等。治疗效果欠佳,患者仍间断发热,体温最高39℃,排黏液脓血便及新鲜血凝块,每日5-6次,其间出现失血性休克一次,经输血、输液,生命体征平稳后急诊行肠镜检查(图2),发现全结肠多发溃疡较之更重,溃疡分布更广更深大。部分溃疡边缘锐利,深凿呈潜行状,周边炎症反应不明显。多发溃疡边缘少量渗血,予电凝止血,未见明显的溃疡大出血。胶囊内镜示空肠糜烂,回肠下段有浅溃疡伴出血。因患者持续发热,白细胞总数虽然下降但中性粒细胞分类仍高,故升级抗生素为帕尼培南 0.5g VD Bid,但患者便血、发热仍无明显减轻。行全身PET-CT检查示降结肠、乙状结肠及直肠内见沿肠道走行的条状高代谢病灶,考虑为炎症性肠病。盆腔肠系膜间见肿大淋巴结,考虑为淋巴结炎。骨髓穿刺示增生性贫血,外周血单核细胞比例增高,偶见幼粒,AKP积分明显增高,考虑肠道炎症所致出血的可能。超声肠镜检查示溃疡旁结肠粘膜下稍增厚,但分层结构清楚,考虑溃疡符合克罗恩病的特点。故予甲强龙100mg VD 6日后改口服强的松45mg,并加用沙利度胺治疗,患者发热、便血症状曾有一度好转,但一周后仍出现高热、血便。复查肠镜见结肠溃疡较前深大,散在溃疡渗血,仍未见明显的溃疡大出血,行内镜下电凝止血。病理活检示结肠粘膜慢性炎症。胶囊内镜检查发现小肠有多发溃疡并出血。考虑炎症性肠病继发二重感染可能,遂调整用药加用伏立康唑抗真菌治疗3天。但患者反复高热、血便未见好转,并多次出现失血性休克。因考虑患者肠道淋巴瘤可能,超声内镜和病理活检并无肿瘤性病变依据,故再次行PET-CT检查,但结果回报依然考虑肠道非特异性病变。因患者再次反复血便,血压下降,急诊行血管造影排除血管栓塞病变,可疑右半结肠出血病灶,遂转入普外科腹腔镜下行全结肠次全切除及部分回肠切除,回肠造瘘术,外科病理检查提示肠道非特异性炎症。术后3天再次出现造瘘口出血,经肠瘘口行肠镜检查见小肠多发新发溃疡,排除吻合口出血。因再次反复便血,输血、止血效果不佳,考虑溃疡病变肠段切除不够,再次腹腔镜下切除部分回肠。术后2天,患者再发大量便血,并出现失血性休克,最终抢救无效死亡。
综上所述,该患者诊治过程有如下特点:
1.中老年男性,以便血、发热为主要症状,病程3个多月;
2.既往发病前有冠脉支架及抗凝用药史;
3.停药后反复便血,并有菌群失调、艰难梭菌毒素检测阳性;
4.抗艰难梭菌、纠正肠道菌群及肠道营养治疗无效;
5.肠道溃疡多发、呈进展性加重,溃疡周边炎症反应轻;
6.超声内镜提示炎症性肠病,未见明显肿瘤性病变;
7.伴发小肠糜烂、浅溃疡出血;
8.两次PET-CT均提示炎症性肠病,排除肿瘤性病变;
9.多次化验检查排除巨细胞病毒及结核感染;
10.血管造影未见明显血栓性病变;
11.反复肠道出血,经抗感染及反复输血内科保守治疗无效;
12.反复内镜下止血治疗无效;
13.外科手术切除无效。
患者因发病前并无肠道出血病史,冠脉支架术及抗凝用药后出现消化道出血,入院考虑 NSAID相关溃疡,因有伪膜形成,艰难梭菌毒素检测阳性,故考虑同时继发艰难梭菌感染。但因治疗效果欠佳,肠道溃疡病变进行性加重,伴反复消化道大出血、高热,白细胞明显升高,故加强抗感染及支持对症治疗,效果依然并不明显。其间考虑炎症性肠病、缺血性肠炎、肠道淋巴瘤,但反复病理活检均无明确的诊断依据,各种试验性治疗并无疗效。患者终因抢救治疗无效死亡。综观上述病变特点,该患者肠道溃疡进行性加重诊断明确,最终需要病理学诊断依据明确诊断。
再次对结肠及回肠切除的外科手术标本反复行病理学检查,结果发现肠组织局部上皮脱失,表面见坏死及炎性渗出,其下见急慢性炎细胞浸润,伴有小血管增生,部分血管壁纤维素样坏死伴大量炎细胞浸润,呈现典型的非特异性炎症改变。但仔细核查发现部分组织局部肌层断裂,有少量异性淋巴样细胞小灶浸润,细胞核大,部分可见核仁。免疫组化示CK(—)、CD20(散在+)、CD3(+)、TIA-1(+)、CD56(+)、Ki-67(+,70%)、CD5(+)、CD4(+)、CD8(+)、CD30(+)。GZB(+)。最后病理确诊:肠病相关性T细胞淋巴瘤。
教训与讨论:
本例中老年患者,以肠道多发溃疡、便血就诊,因有冠脉支架术及抗凝用药史,理应考虑NSAID相关溃疡,部分老年患者,因有心血管病史,也应考虑缺血性肠病的可能,经停药抗凝药物和对症、支持治疗,理应获得较好的疗效。但该患者肠道溃疡进行性加重,反复便血、高热,与上述疾病的临床特点不符合,因白细胞及分类明显升高,可以合理考虑肠道溃疡合并感染,但经加强抗感染治疗并无明显效果,患者反复高热、并消化道出血,结肠溃疡呈进行性加重,并呈深凿潜行状,周边炎症反应不明显,理应考虑肠道恶性淋巴瘤的可能。但该患者2次PET-CT不提示淋巴瘤线索,超声内镜也无肠壁恶性病变特征,反复活检和外科手术切除肠管病理均仅显示为非特异性炎症,从而造成临床困惑。
肠病相关性T细胞淋巴瘤(Enteropathy-
T cell lymphoma, EATL)是肠上皮细胞内罕见的的恶性肿瘤,占肠道恶性肿瘤比例不足1%。[1] 2008年WHO造血与淋巴组织肿瘤分类将EATL分为经典型(I型)及单相型(II型)[1],其中II型在2016年的修正版的WHO淋巴瘤分型中被称为“单相亲上皮型肠T细胞淋巴瘤” (monomorphic epitheliotropic intestinal TCL ,MEITL)[2]。经典型EATL多与顽固性的乳糜泻相关,而II型EATL则多在临床表现为腹痛、肠道溃疡,狭窄及肠穿孔。本例中患者以便血、发热起病。第一次肠镜提示患者为结肠多发溃疡,其中以升结肠为重,回末段未见明显溃疡。PET-CT、超声肠镜等影像学检查并未发现结肠的异常增厚。后胶囊内镜及肠镜均提示溃疡进展至小肠。于内镜下多次取活检行HE染色均提示慢性炎症。因此该类病变并无常见肿瘤占位和肠壁浸润的典型特征,临床表现为肠道炎症性病变为主,极易造成临床误诊。免疫组化是确诊并分型EATL的唯一办法,但因有病理学上表现为非特异性炎症,不易发现典型的病变。I型EATL常表现为中等至大异常分化淋巴细胞浸润管壁全层,表型多为CD3(+)、CD5(-)、CD4(-)、CD8(-)、CD56(-)、TIA(+/-)、GZB(+)、MATK(+)<40%。并表达T细胞受体TCR-αβ。II型EATL在镜下常表现为中等或偏小的淋巴细胞浸润全层,表型多为CD3(+)、CD5(-)、CD4(-)/CD8(+)、CD30(-)、CD56(+)、CD103(-)、TIA(+/-)、GZB(+)、MATK(+)>80%。并表达TCR-γδ。但在25%的病例报道中,亦可以见到异常的B淋巴细胞标记的表达,如CD20[3]。本例患者的病理学特点符合EATL II型,但CD5、CD30、CD4均为阳性的原因还有待进一步分析。关于EATL治疗并无特效的治疗方案,目前虽以手术、放化疗等治疗为主,但并无明显疗效,死亡率达80%-84%,生存期往往只有7.1-10个月。
临床上EATL常易误诊为克罗恩病,但克罗恩病常表现为腹痛、腹泻、不全性肠梗阻,内镜下可见跳跃性的纵行溃疡,对激素和生物治疗敏感。因此,对于有着腹痛、便血、发热,且积极治疗效差的患者,应考虑有淋巴瘤可能。EATL因为其发病率较低,临床表现不典型,依靠病理活检、影像学、血清学检查常难以诊断,临床上对可疑EATL,应强调多点、多次、大片的剥离活检,并提醒病理医生进行详细反复的检查,结合免疫组化进行确诊。
参考文献:
1.Swerdlow SH, Campo E, Harris NL, et al.
WHO classification of tumors of haematopoietic and lymphoid tissue. Lyon:TARC
press 2008.
2.Swerdlow SH, Campo E, Pileri SA, et
al.The 2016 revision of the World Health Organization classification of
lymphoid neoplasms.Blood. 2016 May 19;127(20):2375-90.
3.Periklis G Fookas, Laurance de Leval.
Recent advance in intestinal lymphomas.Histology.2015;66;112-136.
图1入院时肠镜检查溃疡形态:
入院治疗后肠镜检查溃疡形态:
网站声明:本网站刊载内容为内部交流使用,刊载内容仅代表作者个人观点与本网站无关,且不做为任何治疗依据和参考。因刊载内容影响读者相关利益本网站及作者均不负责。 注明来源本网站的文字、图片、视频等资料,版权归网站所有,著作权归作者所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源。本网所有 转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理,因作者导致的版权侵权由作者 承担全部责任。所有活动最终解释权归医学顾问网所有。特此声明!